
ベンゾジアゼピン系薬の危険性

ベンゾジアゼピン系の薬は、不眠時に用いられる「睡眠薬」や、不安が強いときに処方される「抗不安薬」として広く利用されており、精神科以外の診療科でも処方される馴染み深い薬です。
精神科を受診すると、医師から
「副作用はなく安全な薬なので、毎日飲んでも大丈夫ですよ」
と説明され、大量に処方された経験のある方も少なくありません。
基本的に、睡眠薬と抗不安薬の作用機序はほとんど同じで、GABA神経に作用して鎮静作用を強めることで興奮を抑え、不安を和らげる働きを持っています。
一見「安全な薬」とされるベンゾジアゼピン系ですが、実際には依存性の強さや過量摂取時の危険性が高いことが、特に若い世代にはあまり知られていません。
本来、ベンゾジアゼピン系はその危険性から長期服用が禁止されている国も多く、処方量は限定されています。しかし日本ではそのような規制がなく、世界的に見ても突出して多く処方されています。複数処方も長らく行われてきましたが、ようやく近年になって規制が始まったばかりで、日本の精神医療の課題は依然として残っています。
2016年にフロリダ州で行われた薬物関連死の調査では、ベンゾジアゼピン系薬剤はコカインに次いで死亡例が多いことが明らかになりました。
「ベンゾジアゼピンはコカインの次に人を殺す可能性が高い薬剤である。2016年にはフロリダ州において、オキシコドンの2倍の死亡原因となった。オピオイドと同様に、ベンゾジアゼピンは呼吸を抑制し、過量摂取によって呼吸停止を引き起こす」
と報告されています。
また日本でも、2010年に東京都監察医務院が行った調査で、不審死者から検出された物質のうち、医薬品が51.8%を占めていました。
内訳を見ると、睡眠剤(36.2%)、精神神経用剤(36%)、抗てんかん剤(9.4%)などが多く、精神科で処方される薬剤の危険性の高さがうかがえます。
また、自殺者の約7割がベンゾジアゼピン系薬を服用したとも言われています。
べンゾジアゼピン長期服用に至る典型的な3つのパターン
➊ 原疾患が「不眠」の場合
内科などでベンゾジアゼピンが処方され、鎮静・睡眠導入効果により「よく眠れた」と感じて継続服用するケースです。
しかし、次第に薬物耐性が生じて量を増やさないと眠れなくなり、依存へと進みます。減薬すると離脱症状や反跳性不眠が起こり、奇異反応が出ると人間関係の悪化や失職・家庭崩壊に至ることもあります。
ベンゾジアゼピンを飲み続けても、不眠そのものが治ることはありません。
❷ 原疾患が「自律神経失調症」の場合
めまいなどの症状に対して処方され、最初は効果を感じて継続しますが、やがて耐性が生じて量が増え、以降はパターン➊と同じ経過をたどります。
長期服用しても、自律神経失調症が寛解することはありません。
❸ 原疾患が「不安障害・精神疾患」の場合
精神科で抗精神病薬や抗うつ薬と併用して処方されるケースです。
患者本人は「薬の副作用」を感じていても、主治医からは「原疾患の症状」と判断されることが多く、ベンゾジアゼピンの影響を立証しにくいパターンです。
また、➊や❷からこのパターンへ移行することもあり、同様に副作用の認識が難しくなります。
いずれにしても、ベンゾジアゼピンで精神疾患が寛解することはありません。
参考:ベンゾジアゼピン薬害連絡協議会
「魔法のような薬」デパスの減薬に立ち塞がる壁 一筋縄ではいかない常用量依存に苦しむ患者 | 「合法薬物依存」の深い闇 | 東洋経済オンライン
田辺三菱製薬「デパス」製造者の知られざる歩み 吉富製薬が始祖、後発薬台頭にも耐えてきた | 「合法薬物依存」の深い闇 | 東洋経済オンライン
ベンゾジアゼピン系の長期服用のメカニズム(アシュトンマニュアル)
以下では、ベンゾジアゼピン系薬の減薬マニュアル「アシュトンマニュアル」について簡易的にまとめた内容です。ただし、内容が古く必ずしも正しいものとは言えないので、参考までに。
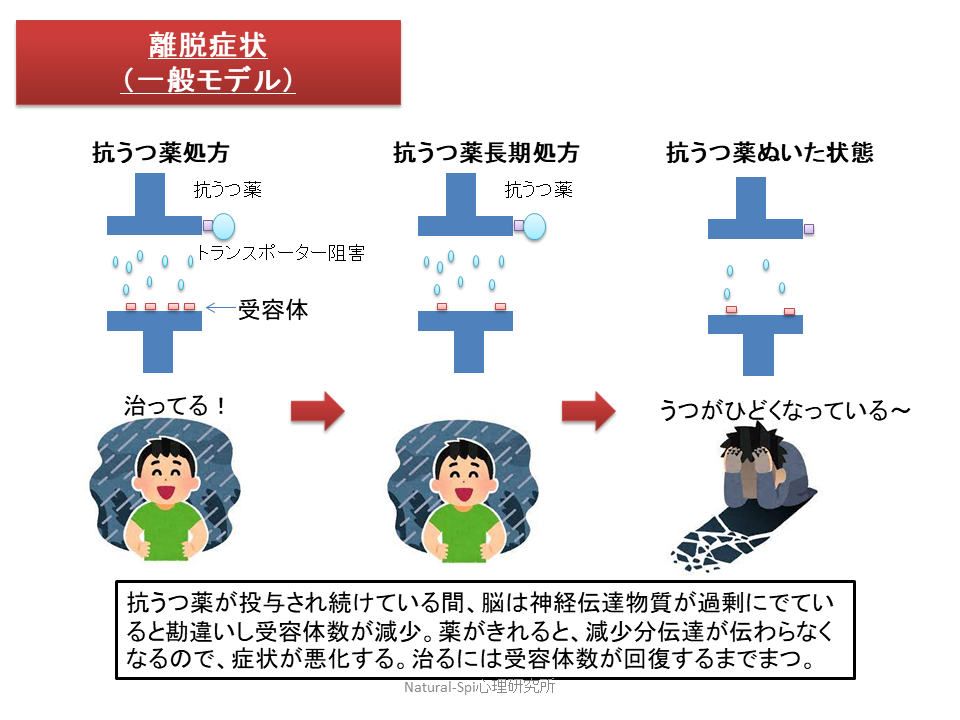
ベンゾジアゼピン系薬剤を長期間使用すると、GABA受容体の働きが変化し、それに伴って自律神経系の抑制機能が低下し、脳の構造や機能に変化が生じることが指摘されています。こうした変化によって依存や耐性が形成されやすくなると考えられています。
アシュトン・マニュアルでは、2〜4週間以上の使用で依存や耐性が形成される可能性があるとされています。
薬を飲んでいる間は、脳の機能低下を薬が補っている状態になるため、急に薬をやめると自律神経が過剰に反応し、離脱症状が生じやすくなります。
依存から抜け出すためには、変化した脳の状態が回復するのを待つことが重要で、受容体の働きが戻るまでには時間がかかる場合があります。
服用期間が短く、服薬量が少ない人ほど、脳の変化が比較的軽度であるため、離脱症状も軽く、減薬のペースも比較的早く進む傾向があります。これは、受容体の減少がそれほど大きくないためと考えられます。
一方で、長期間(数十年)にわたる服用や高用量の服用を続けてきた場合、受容体の変化が大きくなり、回復の実感が得られにくい可能性があります。こうしたケースでは、受容体の回復を待ちながら、よりゆっくりとしたペースで減薬を進める必要があります。
さらに厄介なのは、依存によって不安が強まり、薬を手放すこと自体が大きな不安要因になってしまう点です。
そのため、ストレッチ、軽い運動、呼吸法、瞑想など、日常的に不安を和らげる方法を取り入れながら、少しずつ減薬に取り組むことが大切になります。
ベンゾジアゼピン系薬減薬時の注意点

いざベンゾジアゼピン系の薬を減薬しようとすると、まず心配になるのが離脱症状です。
向精神薬では、減薬や中止の際に離脱症状が起こりうることは広く知られており、「離脱があって当然」と考えておく方が安心して取り組めます。
知識がないまま急に断薬してしまう方もいますが、薬が急に切れると強い離脱症状に苦しむことがあります。
服用期間が短く、量も少ない段階であれば負荷は比較的軽いことが多いのですが、長期間の服用や高用量になるほど、薬によって抑えられていた交感神経の働きが急に解放され、動悸、パニック、不安の急上昇などが起こりやすくなります。
その結果、薬が本来の「抗不安薬」としての働きではなく、かえって不安を強める方向に作用してしまうこともあります。
そのため、向精神薬を減らすときは、段階的にゆっくり進めることが基本です。
量が少しずつ減っていくにつれて、体や神経の反応も徐々に落ち着き、症状が良い方向へ向かうケースが多く見られます。
また、抗精神病薬や抗うつ薬と異なり、ベンゾジアゼピン系薬剤では「力価(薬の効きの強さ)」に注意が必要です。
力価が高い薬ほど、減薬時の1回あたりの減量幅を慎重に調整する必要があります。
以下は、アシュトンマニュアルを簡易にまとめた内容です。
アシュトンマニュアル原本(日本語訳)
1.力価
例えば、同じベンゾジアゼピン系薬剤として、1日にアルプラゾラム3.2mgとジアゼパム5mgが処方されているとします。
一見すると、アルプラゾラムの方が「mg数が少ないから軽い薬」と思われがちです。
しかし、ベンゾジアゼピン系薬剤には「力価(薬の効きの強さ)」があり、mg数だけでは強さを比較できません。アルプラゾラムは高力価の薬で、0.8mgがジアゼパム5mgと同等の作用を持つとされています。そのため、アルプラゾラム3.2mgは0.8mgの4倍にあたるため、ジアゼパム20mgを服用しているのと同じ強さになります。
つまり、見た目のmg数が少なくても、実際には高力価の薬を多く服用しているケースがあり、減薬の際にはこの「力価」を理解しておくことがとても重要です。

2.ジアゼパム換算値

処方量を判断する際の指標として、「ジアゼパム換算」がよく利用されています。
これは、各ベンゾジアゼピン系薬剤をジアゼパムの力価に置き換えたとき、実際にどれくらいの量に相当するのかを確認するためのものです。
インターネット上には換算表や計算ツールが公開されており、処方されている薬の種類と量を入力すると、ジアゼパム換算での総量が表示されます。
日本では、1日の処方限度がジアゼパム換算で15mgとされています。
そのため、この量を超えている場合は注意が必要です。
見た目の処方量が少なくても、換算してみると実際には大幅に超えていた、というケースも珍しくありません。
3.ジアゼパム変換
高力価の薬が処方されている場合には、より低力価で半減期の長い薬へ置き換える方法がよいと考えられています。
半減期の長い薬に切り替えることで、体内から薬がゆっくりと抜けていくため、薬が減っていくタイミングで生じる不快な離脱症状が軽減されることが期待されます。
そのため、半減期の長いジアゼパムが置換に適しているとされ、まずは現在の薬をジアゼパムに置き換えてから、段階的に減薬していくという方法がよく紹介されています。
ただし、どの薬にも依存のリスクがあるという見方もあり、置換の方法がすべての人に適しているとは限りません。
そのため、実際に置換を行うかどうかは、医師と相談しながら慎重に進めていくことが大切になります。
例
アルプラゾラム2.4mg/日
↓ (2ヶ月かけて変換)
ジアゼパム30mg/日
↓ (2週間)
ジアゼパム28mg/日
↓ (2週間)
ジアゼパム26mg/日
↓
・・・・・・
↓
(0mg/日になるまで1年かかります)
4.薬が複数処方されている場合
減薬を進める際には、副作用の大きい薬から優先的に減らしていき、最終的には単剤処方を目指すことが一般的な考え方とされています。
少しずつ量を減らしながら、体調の変化を丁寧に確認していくことが大切です。
ベンゾジアゼピン系の薬が複数処方されている場合には、力価が強く、半減期の短い薬から外していくという方法がよく紹介されています。
力価が強い薬ほど作用が急激で、半減期が短い薬ほど体内から抜けるスピードが速いため、離脱症状が出やすい傾向があるとされているためです。
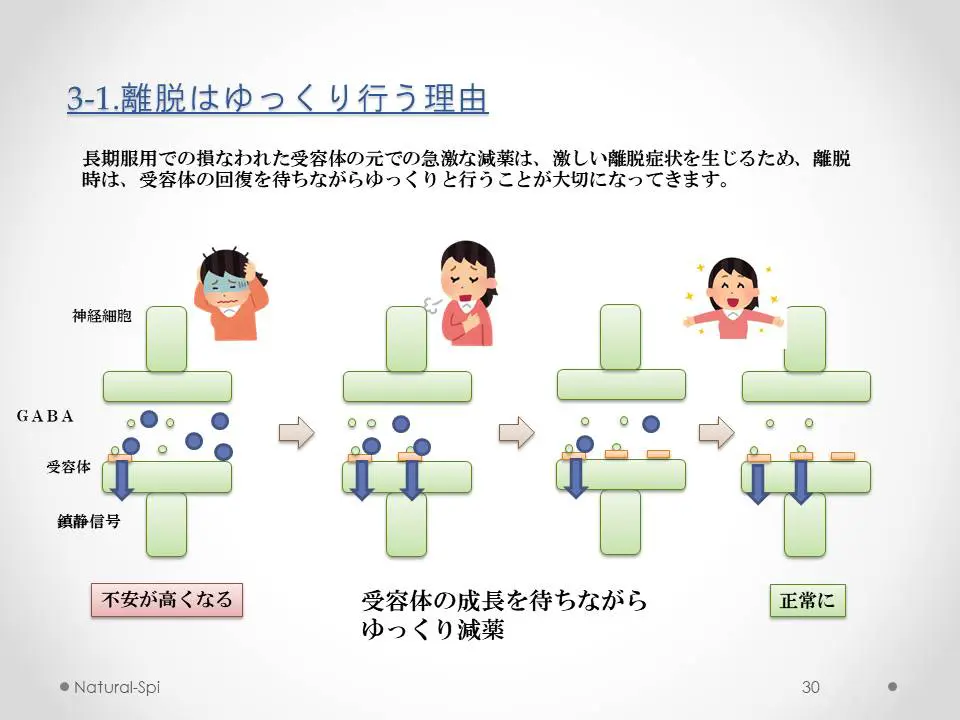
5.減薬ペース
ベンゾジアゼピン系薬剤は、依存性が強いことが知られており、特に長期間服用している方ほど不安が強く、減薬に対して大きな不安を抱きやすい傾向があります。
そのため、「一気に断薬してしまう方が良い」という意見も一部にはありますが、長期服用や高用量の場合は負担が大きく、急激な中止によって強い離脱症状が出るリスクが高まるとされています。
実際に、急性離脱を試みた方の体験談では、後遺症のような症状が残ったという報告も見られます。
そのため、一般的にはゆっくりと段階的に減らしていく方法が無難とされています。
具体的には、2〜4週間ごとに服用量の1/8〜1/4ずつ減らしていくという方法がよく紹介されています。
もし減量によって症状がぶり返した場合には、いったん前の量に戻し、そこからさらにゆっくりとしたペースで減薬を進めるという考え方もあります。
6.減薬量の調整
薬は通常、錠剤として処方されるため、減薬の際には半錠にカットして量を調整する方法がよく用いられます。
しかし、力価の強い薬の場合は、ほんのわずかな減量でも体に負担が出ることがあり、半錠カットでは細かな調整が難しくなることがあります。
そのような場合には、錠剤を粉末状にしたり、水に溶かして水溶液にすることで、より細かい量の調整がしやすくなるという方法が紹介されています。(ただし、人にあうあわないがあり)
こうした工夫により、減薬のステップをより小さくし、体への負担を軽減しながら進めやすくなるとされています。
http://furuhata7.blog68.fc2.com
3.ブロガーさんの断薬
ブロガーさん達の断薬経験を参考に。
人によっては、対処方法はまちまちなので自分にあったやり方で断薬していってください。
減薬から905日 ランドセン(70/250)減薬 | ゆうの辛いけど生きる 病気難民ブログ
常用量離脱症状からの減薬 | 向精神薬(ベンゾ)の薬害と共に生きる人のブログ
・健常者の方でも不眠から双極性障害と診断され、薬漬地獄から断薬成功。(内海聡のもと)
筋萎縮も経験
・水溶液タイトレーションで睡眠薬(サイレース)を2年9カ月かけ断薬。
世界最大のベンゾ掲示板(ベンゾ・バディ)を翻訳
繊維筋痛症もベンゾが原因とも
・ソラナックス20年服用後断薬。2009年断薬後から不調続く
https://medical.jiji.com/topics/1495
離脱症状からの復活、そして次の減薬へ。 | うつ病主婦のここまで元気になったわけ。
ベンゾはアルコール | ベンゾジアゼピン・過剰処方と欺瞞医療の被害記録
コラム一覧に戻る
